Résultats pour votre recherche : intestin

Lire l'article
Les jouets dangereux pour les furets
Même adulte, un furet est aussi joueur qu’un chiot ou un chaton ! Jouer est une activité indispensable qui lui permet de ne pas...
Publié le 24/04/2024

Lire l'article
La grenade, une bombe d’antioxydants
Publié le 14/04/2024

Réservé aux inscrits
Lire l'article
Allergies alimentaires
Les allergies alimentaires sont de plus en plus courantes et concernent tout le monde. Elles supposent le plus souvent une exclusion...
Publié le 05/04/2024

Lire l'article
Les vers chez le chat d’intérieur
On croit trop souvent que les chats qui ne sortent pas ne peuvent pas « attraper » de vers. Pourtant, le risque de parasitisme...
Publié le 03/04/2024
Lire l'article
Oligoéléments : petites quantités, grands pouvoirs
Fer, zinc, cuivre, sélénium… Les causes de carences en oligoéléments sont nombreuses : alimentation déséquilibrée, croissance,...
Publié le 30/03/2024

Réservé aux inscrits
Lire l'article
L’artichaut : sous les feuilles, le cœur
Du gros camus au petit violet, on apprécie ce légume-fleur pour son cœur fondant et ses nombreux bienfaits sur la santé.
Publié le 24/03/2024

Réservé aux inscrits
Lire l'article
Cohérence cardiaque : le pouls du bien-être
Dans notre monde agité, le stress et l’anxiété sont des compagnons (trop) fréquents. Pour les mettre en sourdine, il existe une...
Publié le 19/03/2024

Lire l'article
Pâtée, croquettes… et courgettes !
Les chats sont certes des carnivores, mais ils consomment également des végétaux. Les courgettes font partie des légumes qu’ils...
Publié le 14/03/2024
Lire l'article
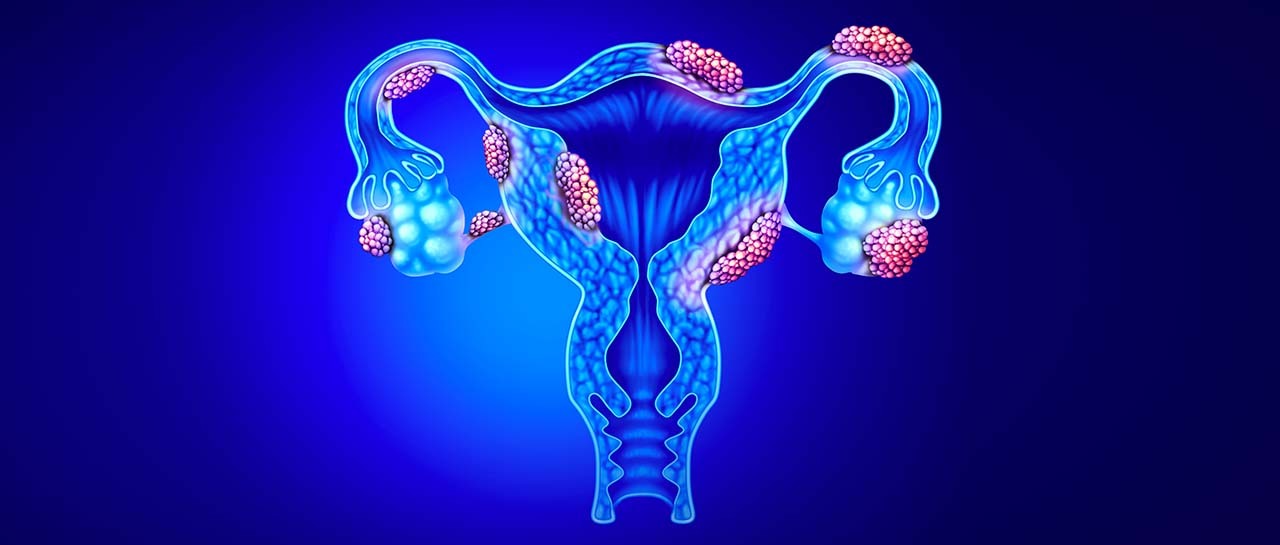
L’endométriose, si célèbre… et si secrète
On n’entend parler que d’elle et des douleurs associées. Pourtant, le diagnostic reste laborieux et le traitement délicat. Zoom...
Publié le 01/03/2024
9 articles sur 356
Voir
plus