Cette affection se manifeste par des plaques rouges, là où la peau est la plus fine, qui démangent, provoquant un épaississement de la peau. Le traitement doit être quotidien et en plusieurs étapes.
On sait maintenant que la peau sèche d’un nourrisson « atopique », souffrant d’un eczéma du même nom, résulte de deux anomalies qui s’entretiennent mutuellement : d'une part une peau constitutionnellement (génétiquement) plus sèche, plus poreuse vis-à-vis des allergènes de l’environnement ; d'autre part une réponse du système immunitaire à ce contact allergénique exagérée, à l’origine d’une...
« Quelle toilette pour la peau à tendance atopique de mon bébé ? », Antoine, 28 ans

Partager, imprimer cet article :
Réservé aux inscrits
Publié le
10/06/2022
Ne ratez rien de l'actualité
Santé
Pour bénéficier de l'accès aux articles de la revue.
Inscrivez-vous au site BIEN-ÊTRE & santé
Inscrivez-vous au site BIEN-ÊTRE & santé
Sur le même sujet
Réservé aux inscrits
Lire l'article
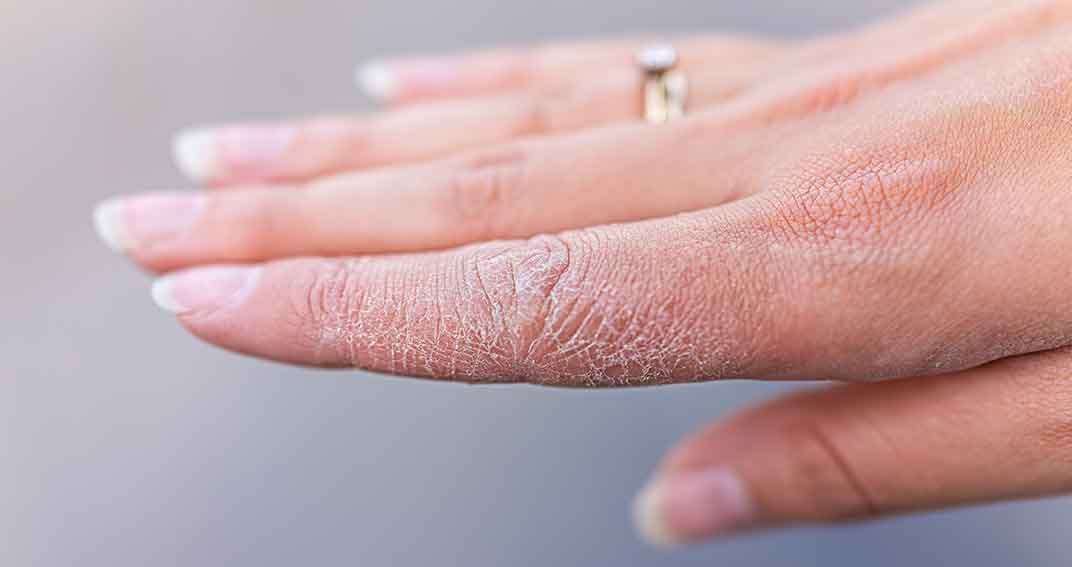
« Avec le froid, comment soigner ma peau plus sèche ? » Luna, 28...
Publié le 12/12/2022

Réservé aux inscrits
Lire l'article
Les peaux sèches ont besoin d’attention et d’hydratation
Il existe de multiples raisons de sécheresse cutanée. Mais quelle que soit l’origine de cette xérose, son terme médical, préserver...
Publié le 12/11/2021

Lire l'article
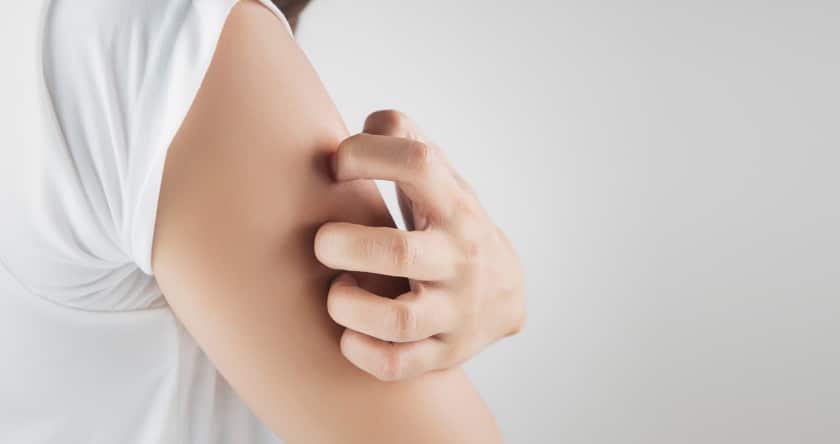
10 signes pour reconnaître une peau déshydratée
Tiraillements, rougeurs, squames… on confond trop souvent la peau sèche et la peau déshydratée. Si la première est permanente,...
Publié le 01/10/2021
Réservé aux inscrits
Lire l'article
Enfin des astuces anti-peau sèche qui marchent !
Vous avez la peau qui pèle, qui tiraille, qui se fendille ? Pas de doute, vous avez la peau sèche. Pour lui rendre toute sa douceur...
Publié le 05/03/2020